时间:2019-07-25 09:31
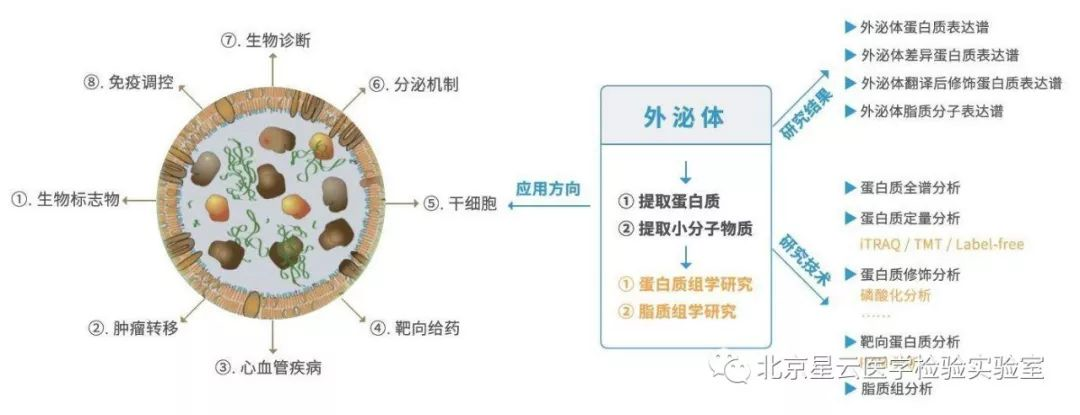
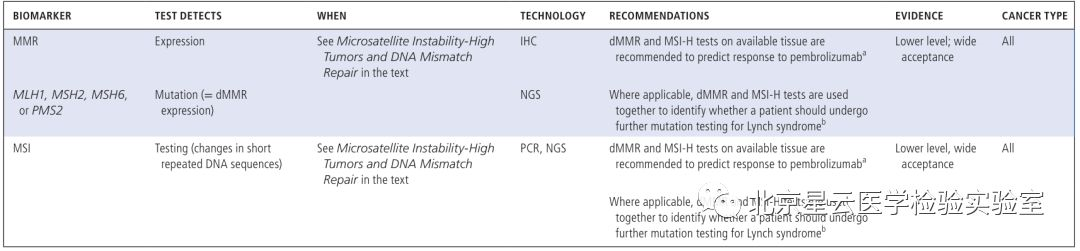
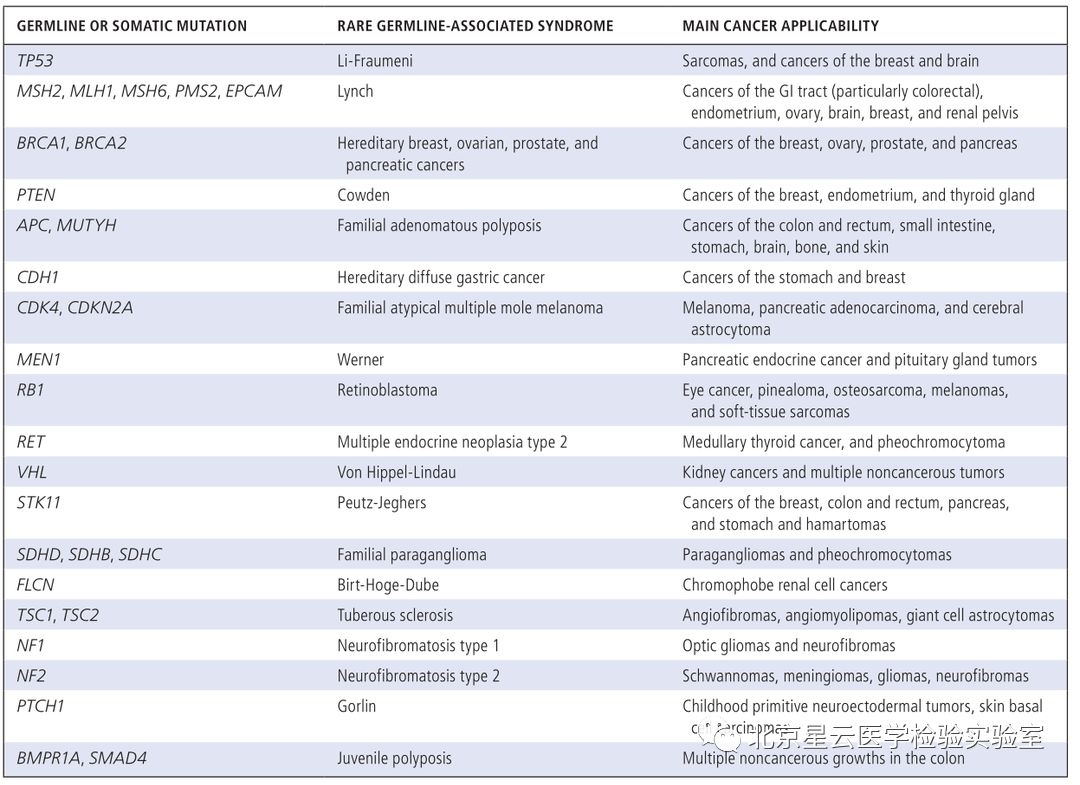
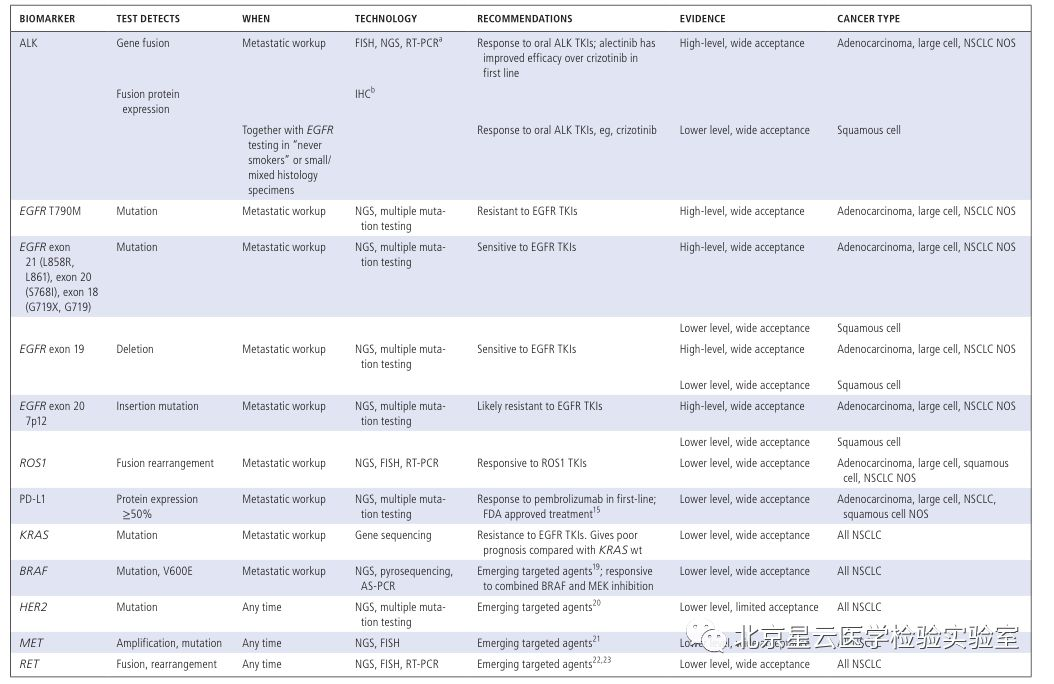
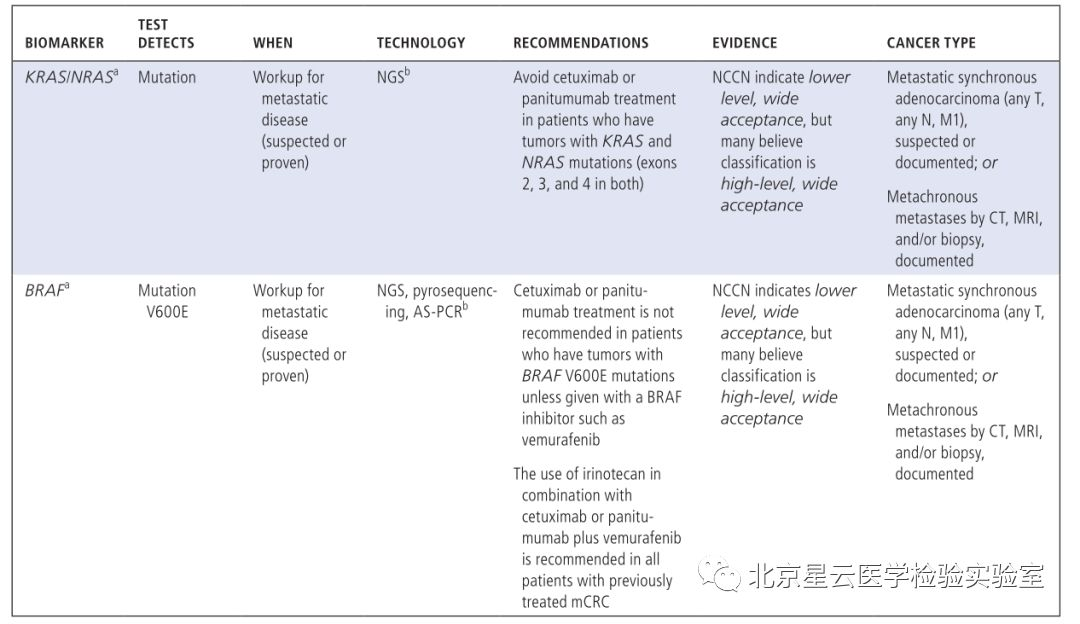
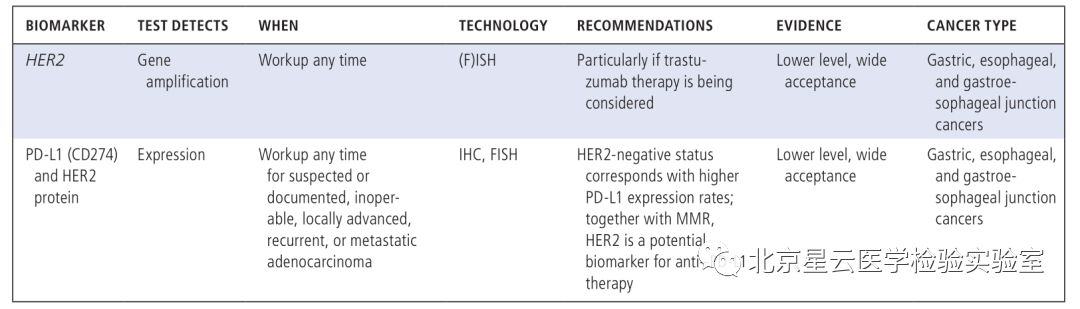
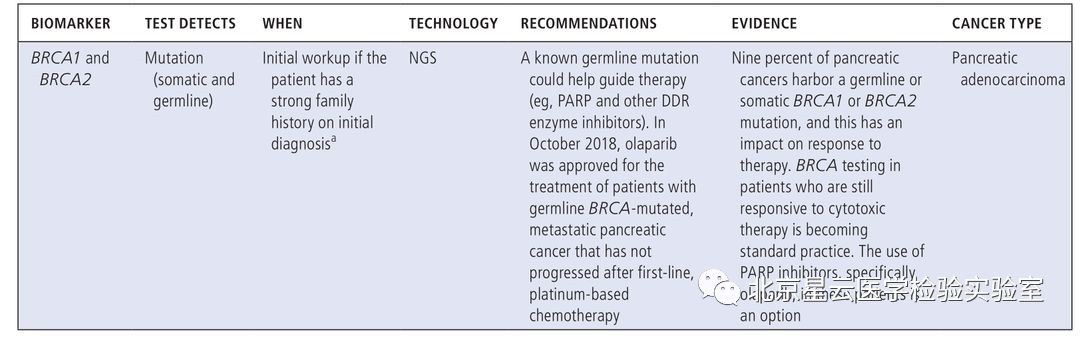
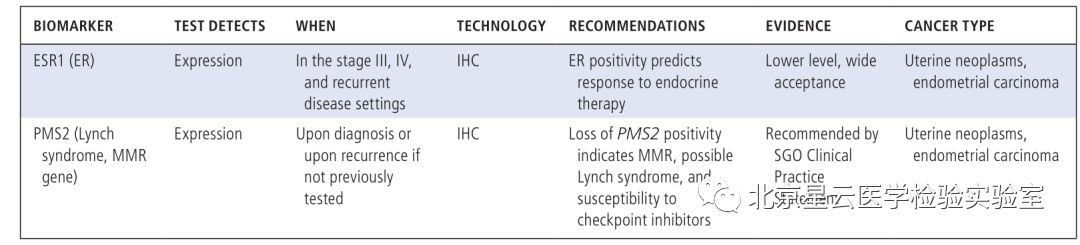
过去的几年,在技术、知识、临床实践的不断推动下,分子检测技术发生了革命性的变化。更为广泛的分子检测成为转移性肿瘤患者必不可少的检测项目,一些新的药物获批将分子检测数据作为参考依据代替肿瘤原发部位。鉴于此,作者希望通过分子检测/精准医疗发展现状、临床应用标准、及未来展望等方面给大家提供一个崭新的视角。 分子检测技术的快速发展,使得人们更多的开始关注更广泛的分子检测,这些信息可以应用于临床治疗前的应答预测和患者预后评估。基于分子检测方式,更多的生物标记物被发现,使得分子靶向药物得以成功开发应用于临床。科学研究和技术开发不断发展进一步促进了临床诊疗手段的有效改善,因此也引起FDA(US Food and Drug Administration)、CMS(Centers for Medicare &Medicaid Services)、保险公司等多方关注和认可。 分子表达谱是指通过分析肿瘤患者活检组织细胞或者捕获血液中的循环肿瘤细胞,评估患者体内DNA,RNA或蛋白质水平的一种方式(提取血液循环肿瘤细胞进行分析在技术上需要进一步的优化)。分子图谱分析最初主要是针对DNA水平分析,但是随着技术发展目前也指包含RNA水平和蛋白质水平的分析。DNA水平变异不一定能完全引起生物学功能改变,所以对转录组水平和蛋白质水平进行分析显得很有必要。多组学同时分析会产生海量的数据,此时需要借助生物信息学技术进行分析。生物信息学家通过将科学数据及数学数据进行有机结合创造出一种计算分析模型,能够对生物学数据进行分析和注释,并找出与特定临床治疗有关的基因变异信息。文中还介绍了目前常用的几种分子图谱分析技术。 肿瘤科医生、病理科医生为什么需要了解分子图谱? 分析肿瘤DNA、RNA、蛋白质图谱可以形成一份精细分子图谱,指导临床制定更为精准和个性化的治疗决策,临床肿瘤医生和病理医生会因为分子检测技术而获益良多。临床诊治医师需知道应该做哪种检测、何时做、如何做,以及怎样方式告知患者知情同意、决定何种治疗方式。对检测结果正确解读很重要,很多人会担心过度的解读或错误判读会导致病人治疗无效且花费很高,影响患者生存质量,同时加大医保支出负担。开展广泛分子检测服务的实验室应获得CLIA认证以确保检测质量。但因各实验室之间采用的方法和技术不太一样,最终呈现的结果可能也会存在不同。可重复性是关键要素,并且分析阈值的界定需很强的证据级别。临床医生或病理医生在患者样本检测之前,需确保任何起主导作用的环节都经过质量保证。检测能力强的实验室建议进行确切的肿瘤分析测试,如何处理样本,以及怎样解读最终的报告结果,这些报告将提示医生选择合适的治疗方式。不管怎样,医生教育将是整个流程中关键的一环。 临床生物标志物检测 实体肿瘤中预测微卫星不稳定性或错配修复检测 不同癌种NTRK变异类型及变异频率 最常见的体细胞突变也可能是胚系突变 疾病有关的特异性分子标志物 适用于非小细胞肺癌的分子检测内容 适用于结肠癌和直肠癌的分子检测内容 适用于胃癌、食管癌、胃食管结合部的分子检测内容 适用于胰腺癌的分子检测内容 适用于前列腺癌的分子检测内容 适用于子宫内膜癌的分子检测内容 不仅如此,文章还介绍了: 适用于卵巢癌、乳腺癌、中枢神经系统癌、肉瘤、头颈部肿瘤、黑色素瘤等癌种的分子检测内容。 科学研究与临床实践的灰色区域: 不同癌种目前临床上需检测的重要分子标记物内容、发生频率、以及检测技术手段,其中很多markers及其分析在临床诊疗中非常关键,但是现在仍旧归属为“研究”级别,而且NCCN指南也没有把这些基因作为推荐检测内容。但研究领域专家一致认为这部分的基因内容将作为可作用变异信息和有效信息在临床诊疗中发挥作用。 生物标志物: 不同的分子检测生物标志物所对应的各类靶向药物,以及新兴的、正在实践中的特殊生物标志物(HRD、PD-L1、MSI、MMR缺失、TMB)以及研究中的其他热门生物标志物等。 分子检测面临的一些挑战: 缺乏随机对照临床试验; 药物可及的范围目前仅能满足部分癌种和热点驱动基因,亟待开发更多的靶向药物满足临床要求; 肿瘤组织异质性给临床治疗带来复杂性和不确定性; 平台技术检测灵敏度和特异性不同,使得标准化数据采集存在困难。